Luxation de l'épaule
Diagnostic et traitement de la luxation et de l'instabilité de l'épaule : symptômes, examens et options chirurgicales à Nice.
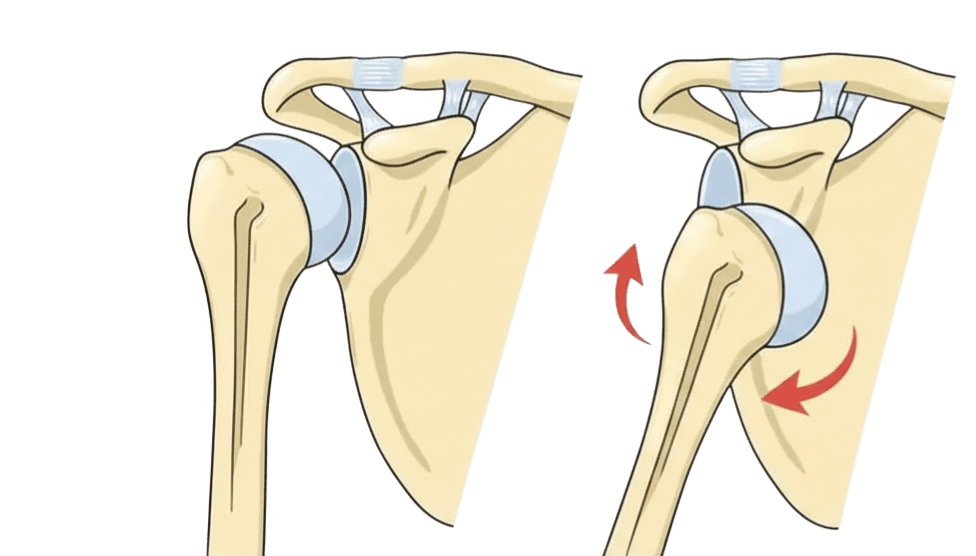
Définition
La luxation de l'épaule correspond au déplacement complet de la tête humérale hors de la cavité glénoïdienne. L'épaule est l'articulation la plus fréquemment luxée du corps humain en raison de sa grande mobilité et de la faible profondeur de la glène. La luxation antérieure (vers l'avant) représente plus de 95 % des cas.
Ce traumatisme survient principalement lors d'activités sportives (rugby, handball, ski, sports de combat) ou de chutes avec le bras en position d'armement. Le premier épisode est souvent très douloureux et nécessite une réduction en urgence.
Après un premier épisode, l'évolution peut aller vers des luxations récidivantes, des subluxations répétées ou une appréhension lors du sport. Le risque de récidive est d'autant plus élevé que le patient est jeune : il dépasse 70 % avant 25 ans.
Diagnostic
Le diagnostic repose sur l'examen clinique et l'imagerie pour évaluer les lésions anatomiques associées.
Symptômes
- Lors de la luxation : douleur intense, impossibilité de bouger le bras, déformation visible de l'épaule
- En cas d'instabilité chronique : appréhension et peur du déboîtement
- Sensation d'épaule « qui lâche » lors de mouvements d'armement
- Épisodes de subluxation avec réduction spontanée
- Perte de confiance dans l'épaule et limitation sportive progressive
Signes cliniques
- Test d'appréhension : anxiété du patient quand le bras est placé en position d'armement (abduction + rotation externe)
- Test de recentrage (relocation test) : disparition de l'appréhension quand on repousse la tête humérale vers l'arrière
- Signe du tiroir antérieur et recherche d'hyperlaxité
- Recherche de lésions neurologiques associées (nerf axillaire)
Examens complémentaires
L'imagerie est indispensable pour quantifier les lésions osseuses et labrales, et orienter le choix chirurgical.
Face et profil axillaire : confirment la luxation ou montrent les séquelles (encoche de Hill-Sachs, défect glénoïdien).
Traitement
Après un premier épisode, le traitement initial est conservateur. Il est indiqué chez les patients peu sportifs, de plus de 30-35 ans, ou après un épisode unique.
- Réduction en urgence sous sédation puis immobilisation par attelle coude au corps pendant 2 à 3 semaines
- Kinésithérapie de renforcement des muscles stabilisateurs (coiffe des rotateurs, muscles scapulaires)
- Travail proprioceptif et rééducation de la stabilité dynamique
- Adaptation sportive et éviction des mouvements à risque (armement)